
Wunde
Pflegefachkräfte dürfen keine Diagnose stellen. Wenn Arzt Wundarzt noch nicht festgestellt hat, wird die Wunde als Hautläsion dokumentiert
-
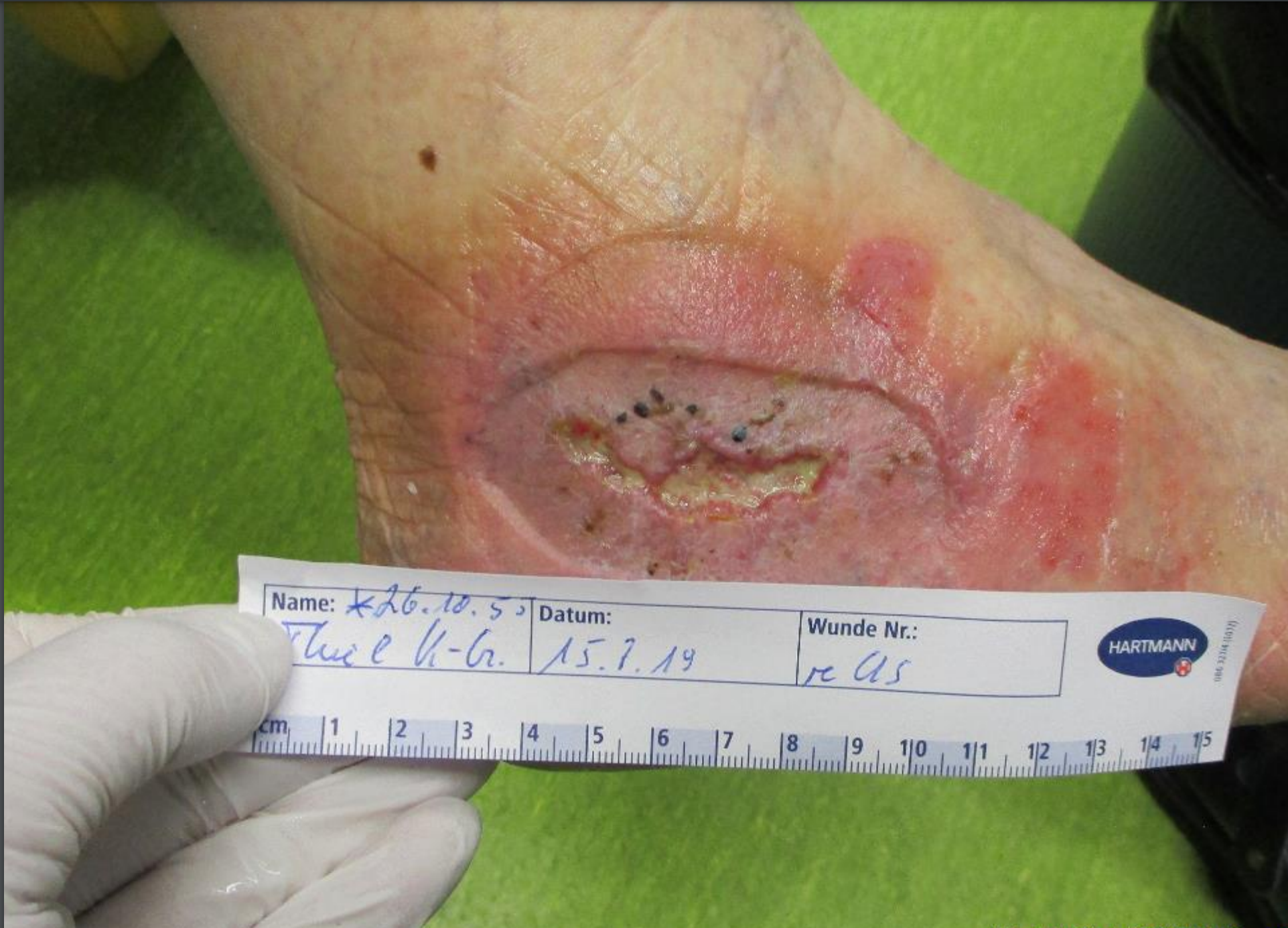
Wundmessung
- Länge und Breite im 90°Winkel/im Lot - Uhrmethode für Untertunnelungen - Tiefenbestimmung mit sterilen Instrumenten - Planimetrie(Nachzeichnen der Wunde auf Skalierung) - EDV gestützte Vermessung – digitales Foto – Berechnung der Wundfläc
-
Wundrand – und Umgebung
- Rückschlüsse auf den Heilungsverlauf (Epithelisierung vom Wundrand aus) - Umschreibung Wundrand: livide, hyperkeratös, flach, vital, wulstig, nekrotisch, unterminiert, ödematös, gerötet, mazeriert - Umschreibung Wundumgebung: trocken, rissig, schuppig, feucht, mazeriert, livide, überwärmt, gerötet - Wundgrund und häufigste Gewebeart in % (Nekrose feucht/trocken; Fibrin, Granulation blass/rosig; Epithelisierung; Knochen, Sehnen
-
Exsudatmenge – und Beschaffenheit
- beeinflusst durch Grunderkrankung, Wundzustand und Wundphase - Umschreibung Quantität: viel, mittel, wenig, kaum, gar nicht (subjektiv) - Umschreibung Qualität: serös, blutig, trübe - Umschreibung Farbe: rot, gelb, braun, grün - Umschreibung Wundgeruch: Ja oder Nein
Unterstützt den schriftlichen Wundbefund - Visualisierende Nachvollziehbarkeit des Wundverlaufs - Bei jeder Veränderung, spätestens nach 4 Wochen - Absprache im Team: bei jedem Kontakt - Schriftliches Einverständnis des Pat./Datenschutz erforderlich - Versendung per E-Mail ist nicht gestattet (Leitung nicht sicher genug)
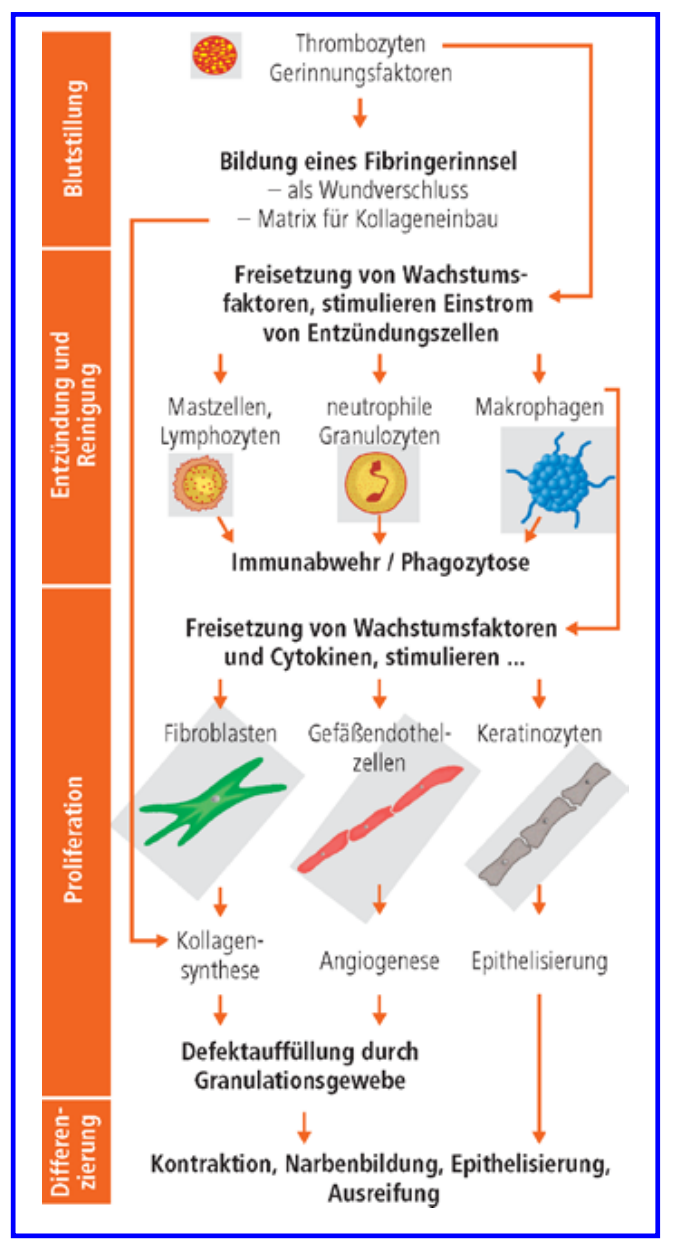
Grundlagen der Wundheilung
- 1. Exsudationsphase = inflammatorische Phase/ Reinigungsphase
- 2. Proliferationsphase = Granulationsphase
- 3. Regenerationsphase = Epithelisierungsphase
- 4. Reifungsphase = Maturationsphase, Remodeling
Phasen der Wundheilung Exsudationsphase Diese erste Phase setzt mit dem Moment der Verletzung ein und ist gekennzeichnet durch: - Blutgerinnung und Bildung eines Fibringerinnsels → Wundverschluss, Matrix für den nachfolgenden Kollageneinbau - Anschließende Vasodilatation und gesteigerte Gefäßpermeabilität → Ödembildung/ Exsudation zum leichteren Abtransport von Zelltrümmern und Bakterien - Einwanderung von Leukozyten, insbesondere von neutrophilen Granulozyten und Makrophagen → Phagozytose, Sekretion von Zytokinen, Proteinasen und Wachstumsfaktoren In dieser Phase muss der geeignete Wundverband eine der Exsudatmenge entsprechende Saugfähigkeit besitzen. Gewebetrümmer, Bakterien, Blut und Exsudat müssen rasch aufgenommen werden können, sodass keine feuchte Kammer (Flüssigkeitsansammlung unter Luftabschluss) entsteht. Mazerationen der umgebenden Haut sollen vermieden werden. Trotzdem soll die Wundoberfläche gleichzeitig feucht gehalten werden. Die im Wundexsudat enthaltenen phagozytierenden Zellen, Wachstumsfaktoren und Zytokine wie IL-1, TNFα, deren Kontakt zur Wunde wünschenswert ist, sollen nicht durch die Wundauflage entfernt werden. Die optimale Auflage sollte deshalb nicht häufiger als einmal täglich gewechselt werden (Ausnahmen sind bei starker Exsudation möglich). ProliferationsphaseDurch Gefäßneubildung und Einwanderung von Fibroblasten wird der Defekt mit neu gebildetem Granulationsgewebe wieder aufgefüllt. Die Fibroblasten wandern entlang dem bei der Blutgerinnung entstandenen Fibrinnetz aus dem umliegenden Gewebe in das Wundgebiet hinein. Eine neue Extrazellulärmatrix (Kollagen, Proteoglykane) wird gebildet, in die die neu entstandenen Zellen eingebettet werden. Hämatome, nekrotisches Gewebe, Fremdkörper oder Bakterien verzögern die Gefäßneubildung und die Einwanderung von Fibroblasten. Durch Säuberung der Wunde und Beseitigung von Nekrosen und Hämatomen, infiziertem Gewebe etc. kann die Bildung von Granulationsgewebe gefördert werden. Die Wundauflage muss auch hier ein ideal feuchtes Wundmilieu schaffen, um die Zellwanderung nicht zu unterbinden: Aufnahme nur von überschüssigem Exsudat. Gleichzeitig muss ein Wasserdampf- und Sauerstoffaustausch gewährleistet sein sowie die Wunde vor eindringenden Keimen geschützt werden. Dabei darf die Wundauflage aber nicht mit der Wunde verkleben, da sonst beim Verbandwechsel das noch sehr empfindliche frisch gebildete Granulationsgewebe mitgerissen wird. Universitätsklinikum Essen - AK Wundversorgung 6 Gerade in der Versorgung chronischer Wunden (schlechte/ verzögerte Heilungstendenz) dürfen diese Substanzen nur unter sehr strenger Indikation verwendet werden. Eine Übergranulation über Hautniveau kann den Eintritt in die Epithelisierungsphase behindern und benötigt eine eigene geeignete Therapie. Regenerationsphase Die Wundkontraktion setzt ein. Fibroblasten wandeln sich in Fibrozyten und Myofibroblasten um. Letztere können sich kontrahieren, straffen somit die Kollagenfasern und ziehen die Wundränder zueinander. Das Granulationsgewebe wird zunehmend wasser- und gefäßärmer, festigt sich und wandelt sich in Narbengewebe um. Chemotaktische Signale des Granulationsgewebes bewirken die Wanderung von Randepithelien vom Wundrand konzentrisch zur Mitte hin. Die Zellwanderung benötigt dafür eine glatte, feuchte Kriechfläche. Diese Überhäutung (Neubildung der Epidermis) bildet den Abschluss der Wundheilung. Die entstandene Narbe überragt zunächst die gesunde umliegende Haut und unterscheidet sich strukturell von dem ursprünglichen Gewebe. Da Narbengewebe keine elastischen Fasern enthält weist es eine verminderte Festigkeit auf. Es besitzt keine Hautanhangsgebilde, wie Talg- und Schweißdrüsen, und keine Pigmentzellen. In diesem Stadium hat die Wundabdeckung die Aufgabe, das empfindliche neu gebildete Gewebe zu schützen und gegen äußere Einflüsse abzuschirmen. Reifungsphase In den darauf folgenden Monaten nimmt die Reißfestigkeit des Narbengewebes durch Umbau der Kollagenfasern entsprechend den lokalen Anforderungen zu (= Reifung, Remodelling). Im Rahmen dieser Anpassung, die bis zu 2 Jahre dauern kann, nehmen der Wassergehalt und der Gefäßreichtum des Narbengewebes weiter ab, womit die Narbe leicht unter Hautniveau absinkt. Diese Phase wird auch als Teil der Regenerationsphase angesehen
1. Wunddokumentation: Formulierungshilfe zur Beschreibung des Wundgrunds
Der Wundgrund beziehungsweise auch Wundbett, wird in der Regel nach seiner Farbbeschaffenheit beschrieben. Hier eignet sich das Dreifarbenmodell (Gelb, Rot, Schwarz). Farbmessungen können per Augenschein, aber auch per Fotografie vorgenommen werden.
WundgrundsEssenziell ist es, in der Dokumentation festzuhalten, wie das Gewebe an der Wunde beschaffen ist. Diese Formulierungshilfen unterstützen Sie.
Nekrose:
- locker, mit gelben Ablagerungen
- haftend, mit gelben Ablagerungen oder Fibrin
- weicher, grauer oder schwarzer Schorf
- harter, trockener schwarzer Schorf
- Granulationsgewebe:
- geheilt
- hell, fleischig rot
- altrosa
- hell
- fehlend
Einteilung des Gewebetyps:
Um welche Art von Gewebe handelt es sich?
|
|
|
|
|
2. Beschreibung von Exsudat und Geruch: Wie geht man vor?
Zur Messung und Beschreibung von Exsudat und Geruch gibt es leider keine wissenschaftlich belastbaren Methoden. Der Expertenstandard „Pflege von Menschen mit chronischen Wunden“ empfiehlt, das auftretende Wundexsudat nach Typ und Menge zu beschreiben. Zur objektiven Erfassung des Wundgeruchs wurden noch keine praktikablen Instrumente entwickelt. Der Geruch wird laut Expertenstandard als „kein“, „leicht“ und „widerwärtig“ beschrieben.
Typ/Qualität wird unterteilt in:
|
wässrig, hell, rot bis rosa |
|
wässrig, klar, hell, gelblich |
|
undurchsichtig |
|
undurchsichtig, gelblich bis grün mit fauligem/schlechtem Geruch |
Menge/Qualität (in Abhängigkeit vom Zeitraum zum letzten Verbandwechsel) wird unterteilt in:
|
abgeheilt oder trockene Wunde |
|
Wundbett feucht, Verband trocken |
|
Wundbett feucht, etwas aus dem Verband austretend |
|
deutlich flüssig im Wundbett und >50% des Verbandes durchnässt |
|
der Verband ist mehr als erschöpft |
3. Wie beschreibt man die Wundränder und die Wundumgebung?
Es gibt bisher keine einheitliche Definition des Wundrandes für die Wunddokumentation. Der Expertenstandard definiert den Wundrand als Übergang von der Wunde zur intakten Haut. Der Zustand des Wundrandes erlaubt Rückschlüsse auf Wundheilungsstörungen, wie beispielsweise die Bildung von Nekrosen und Einblutungen durch nicht ausreichende Druckentlastung. Auch zur Wundumgebung gibt es keine einheitliche Definition.
Unter „Wundumgebung“ ist die unmittelbare Umgebung des Wundrandes zu verstehen. Sie kann zum Beispiel durch Begriffe wie „Rötung“, „Schwellung“, „Mazeration“, „trockene Haut“, und anhand der Feuchtigkeit, Farbe und Wärme beschrieben werden. Aus der Beschaffenheit der Wundumgebung lassen sich beispielsweise Rückschlüsse auf Infektionen, mangelnde Druckentlastung oder Hautirritationen ziehen.
Beschreibungsmöglichkeiten des Wundrandes nach verschiedenen Empfehlungen
|
|
|
|
|
|
|
|
|
|
|
|
|
|

Parameter für die Wunddokumentation
Zwingend notwendige Parameter:
- Länge der Wunde in mm
- Breite der Wunde in mm
- Oberflächenbeschaffenheit
- Wundrand-Beschaffenheit
Fakultative Parameter:
- Tiefe der Wunde in mm
- Wundbeläge
- Wundgeruch
- Exsudation
- Wundstadium
- Wundinfektion (Rötung, Schwellung, Schmerz, Funktionseinschränkung, Wärme)
- Wundvolumen („Auslitern“)
Beschreibung von einer Wunde



